É uma desordem rara, um distúrbio específico e multissistêmico. O termo “Distrofia Torácica Asfixiante” tem sido utilizado tanto como sinônimo de Síndrome de Jeune quanto, particularmente na literatura cirúrgica, como um termo de diagnóstico genérico para qualquer instância de constrição severa no peito.
Trata-se de uma doença autossômica recessiva. Isto significa que as crianças afetadas são filhos de pais não afetados, e que um casal que teve um filho com Síndrome de Jeune terá 25% de chance de que cada criança subsequente repita o disgnóstico.
A variabilidade mesmo dentro da mesma descendência pode ser muito grande – uma criança pode ser ligeiramente afetada e outro, dentro da mesma família, pode ter complicações graves e até letais.
Recentemente foram identificados dois genes causais – IFT80 e DYNC2H1. Curiosamente, ambos criam produtos críticos para a função ciliar. Como a disfunção ciliar resulta em manifestações clínicas da Síndrome de Jeune, o assunto ainda é um mistério. Genes adicionais, quando pobremente funcionais, são causadores e possivelmente devem ser identificados no futuro.
Indivíduos clinicamente diagnosticados com este transtorno têm pequenas e constritas caixas torácicas, membros ligeiramente encurtados e, em cerca de 20% dos afetados, polidactilia pós-axial (excesso de dedos que acomete o lado culbinar – ulnar – da mão ou o lado peroneal – lateral – do pé).
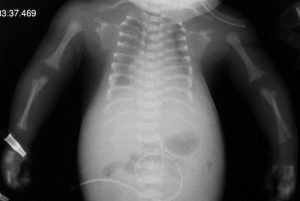
A avaliação radiográfica permite a confirmação do diagnóstico, com as seguintes características tipicamente encontradas: tórax em forma de sino; clavículas de guidão; costelas horizontais, bulbosas e muito mais encurtadas; ossos longos suavemente encurtados; configuração pélvica característica e cone de epífises nas mãos (em uma idade mais avançada).
Há acentuada variabilidade na gravidade, desde a letalidade precoce a problemas médicos muito modestos. Na parte severa da escala, síndrome de Jeune se mistura com o que chamam de Polidactilia da Costela Curta tipo III – um processo separado e independente, uniformemente letal. Na verdade, estes transtornos têm partilhado a mesma causa molecular e podem ser avaliados como continuidade de manifestações da mesma causa.
Confira quais complicações médicas podem representar preocupações antecipadas para os pais e portadores desta síndrome e quais as sugestões de médicos qualificados sobre o assunto.
a) Expectativa de Vida: Não há estudos formais de mortalidade realizados acerca do tema. No geral, parece que metade a três quartos das pessoas diagnosticadas com Síndrome de Jeune morrem em consequência da doença.
A maioria dessas mortes ocorrem nos primeiros dois anos de vida e decorre de complicações respiratórias.
b) Crescimento: A pequena estatura é habitual mas geralmente não é grave. Há uma variabilidade considerável e alguns podem chegar a faixa de estatura considerada “normal”.
Não existem grades de dados sobre crescimento ainda e não há tratamento conhecido.
c) Alterações Respiratórias: Muitos, talvez 75%, têm doença pulmonar restritiva grave em consequência da constrição no peito. No entanto, outros têm dificuldade respiratória única leve ou mínima.
Naqueles que não têm problemas com risco de vida na infância, os agravos pulmonológicos não são progressivos e não devem causar transtornos posteriores.
A avaliação pulmonológica abrangente e precoce é crítica. Deve-se verificar a adequação da ventilação e assegurá-la. O teste de função pulmonar deve ser concluído entre seis e sete anos de idade e depois deve ser repetido a cada três ou quatro anos até a maturidade.
Em alguns, a doença pulmonar restritiva é bem grave e alguns tratamentos são necessários, incluindo invasivos como intubação, suporte ventilatório, traqueostomia e etc. Traqueostomia pode tanto permitir a sobrevivência a longo prazo quanto a melhoria da função pulmonar em geral (principalmente pela eliminação de espaço morto).
Em doentes com insuficiência grave foram utilizados procedimentos de expansão do peito, incluindo, por exemplo, o uso da prótese de titânio da costela vertical expansiva (vertical expandable prosthetic titanium rib – VEPTR). No paciente gravemente afetado, esta medida pode ser um salva-vidas.
No entanto, as taxas de complicação são muito elevadas e não houveram estudos adequados de controle que atestem a propriedade deste procedimento.
Se for utilizado serão necessárias operações adicionais de alongamento a cada seis meses, em média, até a maturidade.
Não há, obviamente, nenhuma justificativa para quaisquer procedimentos de expansão torácica em crianças com quadro pulmonar estável, já que esses problemas não são progressivos.
d) Alterações Renais: Cerca de 30% dos sobreviventes desenvolvem irregularidades renais. Na maioria das vezes são descritas como displasia cística (doença renal onde macroscopicamente o rim encontra-se aumentado, extremamente irregular e multicístico) ou nefronofitíase (doença cística medular, nefronofitíase juvenil familiar ou complexo de doença cística medular referem-se a um grupo de doenças similares cuja lesão básica é uma progressiva atrofia tubular renal com esclerose glomerular e formação cística medular). Normalmente são reconhecidas no final da infância. A insuficiência renal pode acontecer eventualmente.
Realizar anualmente exames de creatinina, teste de uréia e nitrogênio no sangue (blood urea nitrogen – BUN) e de urina, em seguida, é imprescindível, além de ultrassonografias renais no ato do diagnóstico. Avaliação da pressão arterial em cada contato médico também é o acompanhamento mais indicado nestes casos.
Consultar o afetado com nefrologista para a gestão do tratamento de saúde caso se confirme o envolvimento renal em complicações é essencial. O transplante renal pode ser considerado embora pouco esteja disponível na literatura sobre o assunto.
e) Alterações Hepáticos: A menor proporção de indivíduos afetados têm evidências de problemas no fígado – disgênese (desenvolvimento anormal), cirrose (doença crônica do fígado caracterizada por fibrose e formação de nódulos responsáveis por bloquear a circulação sanguínea) ou fibrose (aumento das fibras em um tecido). Não está claro em quais circunstâncias estes transtornos se torna uma questão ameaçadora para a saúde.
Testes completos de sangue anuais, incluindo da bilirrubina direta e indireta, e das enzimas hepáticas, devem ser repetidos invariavelmente. O encaminhamento para um hematologista para a gestão de alterações hepáticas é essencial.
O tratamento com ácido ursodesoxicólico foi utilizado em pacientes com doença do fígado nos Estados Unidos, segundo artigo científico assinado pela equipe da Clínica Médio Oeste de Displasias Ósseas da Faculdade de Medicina da Universidade de Wisconsin.
f) Problemas Oftalmológicos: Distrofia Haste de Cone (retinite pigmentosa: distrofia ou dano nos fotoreceptores da retina e dos pigmentos epiteliais sob estas células) tem incidido sobre um certo número de indivíduos com Síndrome de Jeune.
Não está claro o quão comum essa complicação é mas provavelmente seja pouco frequente. Tem surgido aos cinco anos de idade e pode levar à cegueira noturna, visão de túnel e outras complicações oftalmológicas.
Avaliação oftalmológica deve ser cuidadosamente realizada no momento do diagnóstico e depois a cada três anos. Depois disso, a eletrorretinografia deve ser concluída aos cerca de seis ou sete anos de idade.
Caso a progressiva Distrofia Haste de Cone apareça, várias adaptações e modificações da escola serão necessárias incluindo a participação de um especialista de baixa visão.
g) Problemas de Má Absorção do Intestino: Enquanto descrita, a má absorção é provavelmente pouco frequente. Isso não diminui a importância do acompanhamento clínico e atenção frequente para possíveis complicações.